A cefaleia em salvas afeta principalmente homens, normalmente com início entre 20 e 40 anos de idade; a prevalência nos EUA é de 0,4%. Em geral, a cefaleia em salvas é episódica; por 1 a 3 meses os pacientes sofrem ≥ 1 crise/dia, seguidas de remissão por meses a anos. Alguns pacientes têm cefaleias em salvas sem remissão.
A fisiopatologia é desconhecida, mas a periodicidade sugere disfunção hipotalâmica.
A ingestão de álcool deflagra a cefaleia em salvas durante o período de crises, mas não durante a remissão.
Sinais e sintomas
Os sintomas da cefaleia em salvas são característicos. As crises costumam ocorrer na mesma hora do dia, muitas vezes despertando os pacientes no meio da noite. Quando as crises ocorrem, a dor é sempre unilateral e ocorre no mesmo lado da cabeça em uma distribuição orbitotemporal. É excruciante, atingindo o pico em minutos; costuma cessar de modo espontâneo em 30 minutos a 1 h. Os pacientes com cefaleias em salvas são agitados e andam impacientemente, ao contrário dos pacientes com migrânea, que preferem ficar deitados em silêncio em um quarto escuro. A agitação pode ser tão grave que leva a um comportamento bizarro (p. ex., bater a cabeça contra parede).
Os sinais autonômicos, incluindo congestão nasal, rinorreia, lacrimejamento, rubor facial e síndrome de Horner, são notórios e ocorrem do mesmo lado da cefaleia.
Diagnóstico
O diagnóstico da cefaleia em salvas baseia-se no padrão típico dos sintomas e na exclusão de patologia intracraniana.
Outras síndromes de cefaleia primária unilateral com sintomas autonômicos, que às vezes são agrupadas com cefaleia em salvas como cefaleias autonômicas trigeminais, devem ser excluídas:
SUNCT (cefaleia neuralgiforme unilateral de curta duração com hiperemia conjuntival e lacrimejamento): as crises são muito breves (5 a 250 segundos) e ocorrem em alta frequência (até 200 crises/dia).
Hemicrania paroxística crônica: as crises são mais frequentes (> 5/dia) e mais breves (normalmente duram poucos minutos) do que na cefaleia em salvas.
Hemicrania contínua: cefaleia de intensidade moderada, unilateral, contínua com episódios breves sobrepostos de dor mais intensa.
Hemicrania paroxística crônica e hemicrania contínua, ao contrário da SUNCT e da cefaleia em salvas (e migrânea), respondem muito bem à indometacina, mas não a outros AINEs.
Tratamento
As crises agudas da cefaleia em salvas podem ser interrompidas com injeções de um triptano ou di-hidroergotamina ( Fármacos para cefaleia em salvas*) e/ou com inalação de oxigênio a 100%, administrada por máscara facial aberta. Além disso, pode-se tratar as crises com estimulação não invasiva do nervo vago (1).
Todos os pacientes necessitam de fármacos preventivos, pois a cefaleia em salvas é frequente, intensa e incapacitante. A prednisona (p. ex., 60 mg VO uma vez ao dia) ou o bloqueio do nervo occipital maior (com um anestésico local e um corticosteroide) pode proporcionar prevenção temporária imediata enquanto são introduzidos os fármacos preventivos com início de ação mais demorado (p. ex., verapamil, lítio, topiramato, divalproex).
Referência sobre o tratamento
1. Silberstein SD, Mechtler LL, Kudrow DB, et al: Non-invasive vagus nerve stimulation for the acute treatment of cluster headache: Findings from the randomized, double-blind, sham-controlled ACT1 study. Headache 56 (8):1317–1332, 2016. doi: 10.1111/head.12896.
Pontos-chave
Tipicamente, a cefaleia em salvas causa dor temporal ou periorbital unilateral excruciante, com ptose ipsolateral, lacrimejamento, rinorreia e/ou congestão nasal em homens com 20 a 40 anos de idade.
Em geral, os pacientes sofrem ≥ 1 crise/dia por 1 a 3 meses, seguidas de remissão por meses a anos.
O diagnóstico da cefaleia em salvas baseia-se em resultados clínicos.
Para interromper as crises, administrar triptano parenteral ou di-hidroergotamina ( Fármacos para cefaleia em salvas*) e/ou oxigênio a 100% por uma máscara facial aberta.
Para evitar crises, usar prednisona ou um bloqueio do nervo occipital maior para alívio a curto prazo e verapamil, lítio, topiramato e/ou valproato para alívio a longo prazo.
Cefaleia é sinônimo de dor de cabeça. Existem mais de 200 tipos de cefaleias. A cefaleia em salvas, em inglês “cluster headache”, é um tipo de dor. Esse diagnóstico segue critérios da International Headache Society.
A cefaleia em salvas é uma doença pouco conhecida. Trata-se da mais dolorosa de todas as dores de cabeça e muitas pessoas são diagnosticas e tratadas erroneamente.
A dor é extremamente intensa, geralmente ao redor de um dos olhos e pode se manifestar até 8 vezes no mesmo dia. Dura em torno de 30 a 40 minutos e junto com a dor, no mesmo lado, o olho fica vermelho, começa a lacrimejar, o nariz escorre e a pálpebra cai. Tudo isso ao mesmo tempo e somente do lado da dor. Ocorre intensa agitação, que só cessa ao final daquela crise, que pode voltar a qualquer momento.
A cefaleia é um fenômeno conhecido desde os primórdios da história da humanidade. Há descrições e achados arqueológicos que sugerem uma data aproximada de 7.000 anos a.C. Nesta época, o tratamento usado era a trepanação “in vivo”, onde havia a crença de que a dor era causada por maus espíritos e a abertura de orifícios no crânio permitiria a saída destes espíritos. Vários relatos foram feitos ao longo dos séculos.
Papiro de Ebers
À semelhança da mitologia grega, também as divindades egípcias padeceram de cefaleia, como atestam os parágrafos dos papiros de Ebers, Beatty V, relatos mitológicos relacionados à cefaleia. Por volta de 1.500 a.C., como na descrição no papiro de Geoge Ebers, o tratamento da dor era feito com o médico amarrando com puro linho à cabeça do paciente, um crocodilo de argila com trigo na boca, sobre o qual deviam estar escritos nomes de deuses.
Neste mesmo papiro há relatos de remédios para dor de cabeça à base de mel e óleo de rícino. No papiro de Chester Beatty V, datado de 1.300 a.C., há prescrições em forma de magia natural para dor de cabeça, além de fazer relato do termo “ges-tep”, que seria dor em uma metade da cabeça, como sinônimo de hemicrania. Neste, o médico orienta:
[…] repetir sete vezes. Escapate feche a têmpora esquerda. Após, prepararás a oferenda para os deuses e prepararás o remédio para conseguir arrancar a semente dos deuses que se encontra no interior do corpo.
A figura mitológica do deus Hórus aparece frequentemente associada à cefaleia. Conta uma passagem, que ao escalar uma montanha, em pleno verão, Hórus foi surpreendido por uma forte dor de cabeça e ao encontrar deuses que celebravam um banquete, recusou o convite porque a dor o tirava o apetite. As características citadas são sugestivas de enxaqueca, onde é descrita a forte intensidade, os fatores desencadeantes prováveis como sol, calor e esforço físico e a inapetência, podendo também corresponder à náusea.
Outras observações foram feitas ao longo dos séculos e geralmente as atenções eram voltadas para descrições sugestivas de crises de enxaqueca, que já parecia se manifestar mais frequentemente.
As primeiras descrições da cefaleia em salvas (CS) datam do século XVII, sendo a mais antiga de 1641, onde Nicolaas Tulp (1593-1674), um famoso médico clínico e anatomista de Amsterdam, publicou uma série de casos clínicos com o título de “Observationes Medicae”. Neste relato, ele menciona dois diferentes tipos de “cefaleias recorrentes”, baseado nas características clínicas e na resposta ao tratamento. Um provável caso de migrânea e outro de cefaleia em salvas. Este último foi descrito pelo paciente, com suas próprias palavras:
“No início do verão, era acometido de cefaleia intensa, ocorrendo e desaparecendo diariamente em horários fixos, com tal intensidade, que me assegurava que não podia mais suportar a dor ou morreria rapidamente. Raramente durava mais que duas horas. E no restante do dia, não havia febre, indisposição na urina, nenhuma fraqueza no pulso. Mas esta dor recorrente durava até o décimo-quarto dia […]“
Esta descrição não menciona a presença explícita de dor unilateral e fenômenos autonômicos. Talvez o paciente tenha omitido e o médico, não habituado com a síndrome, não o arguiu a respeito.
Por outro lado, uma identificação retrospectiva da cefaleia em salvas poderia particularmente ser baseada no seu caráter cíclico e na intensidade excruciante, para diferenciá-la de outras algias crânio-faciais. Este foi o primeiro provável caso descrito de cefaleia em salvas.
Outro provável caso foi descrito por Thomas Willis (1621-1675), que muito contribuiu para observação dos diversos tipos de cefaleias. Ele distinguiu três tipos: contínuo, intermitente e intermitente com ataques incertos. Na segunda forma, a característica de periodicidade é relatada. Dois outros registros foram feitos por Morgagni (1761) e Whytt (1764), referidos por Eadie, em 1992.
Em 1993, Isler publicou uma descrição feita por Gerard Van Swieten’s em 1745. Somente foi descoberta em 1992, em latim, sob o título de van Switen’s “Commentaria”:
“Um homem de meia idade, saudável, robusto, estava sofrendo de dor que aparece diariamente, no mesmo horário, no mesmo local, em torno da órbita no olho esquerdo, onde o nervo emerge, na abertura do osso frontal; após um período curto, o olho esquerdo se torna vermelho e transborda em lágrimas; depois, ele sente como se seu olho estivesse sendo empurrado para fora da órbita, com tanta dor que parece que vai levá-lo à loucura. Após algumas horas, todos estes eventos cessam, e nada no olho se assemelha com aquela mudança.
Eu ordenei uma sangria, dei purgantes antiinflamatórios, frequentemente aplicava porções no seu pescoço, coloquei-o em isolamento, mas tudo em vão.
Mas na tentativa de entender esta fabulosa doença, eu ia ver o paciente na hora que ele sentia que a dor retornaria, e eu vi todos os sintomas por ele mencionados; porém, no pulso radial, não descobri alteração.
O paciente me lembrou, enquanto eu sentava ao seu lado, que ele sentia uma forte pulsação no ângulo medial do seu olho.
Eu coloquei a ponta do meu dedo menor na artéria que passa no ângulo, suficientemente palpável, enquanto minha outra mão sentia o pulso radial.
E depois, eu objetivamente percebi como esta artéria do ângulo estava pulsando mais rapidamente e fortemente do que normalmente e naturalmente ocorre.
Eu, portanto acreditei que havia febre, mas localizada; e eu dei quinina e curei a dor com sorte: e eu aprendi a partir deste caso, a usar o mesmo remédio posteriormente em casos semelhantes.”
Esta descrição histórica foi a primeira a preencher os critérios da Sociedade Internacional de Cefaleia (SIC) para CS episódica.
Os aspectos clínicos têm sido abordados na literatura desde a metade do século XIX, sob a denominação de vários epônimos. Em 1822, neuralgia espasmódica por Hutchinson. Romberg, em 1840, apresentou um quadro sugestivo, sem denominá-lo.
Em 1867, Mollendorf se refere à CS como enxaqueca vermelha. Eulenburg, em 1878, denominou-a hemicrania angioparalítica. Sluder, em 1910, a descreve como neuralgia esfenopalatina ou síndrome de Sluder, e Bing, em 1913, como eritroprosopalgia ou síndrome de Bing. Vallery-Radot e Blamoutier, em 1925, a descreveram como síndrome de vasodilatação hemicefálica de origem simpática. Harris, em 1926, a denomina neuralgia migranosa periódica e em 1936, neuralgia ciliar. Parece que este neurologista londrino teria sido o primeiro a notar os sinais autonômicos presentes na crise. Em 1930, Charlin a chama de síndrome do nervo nasociliar. Em 1932, Vail a denominou neuralgia vidiana. Em 1935, Brickner e Riley a denominam de faciocefalalgia vegetativa ou autonômica.
O mais completo relato da síndrome foi apresentado em 1939, por Horton, Mclean e Craig, com a denominação de eritromelalgia cefálica e em 1952, pelos mesmos autores, de cefaleia histamínica, cefaleia de Horton ou síndrome de Horton. Em 1947, Gardner, Stowell e Dutllinger a descreveram como neuralgia do grande nervo petroso superficial ou neuralgia petrosa superficial. Embora alguns autores discordem de que Horton tenha sido o primeiro a descrever o quadro mais completo da CS, todos são concordes em que o autor, após seus trabalhos, fez com que o quadro clínico passasse a ser reconhecido e divulgado. Em 1956, Horton já destacava a frequência noturna e o horário que o paciente é acordado pela dor, geralmente uma a duas horas após o início do sono. Menciona o álcool como deflagrador na salva e sugere a diidroergotamina e a inalação de oxigênio para tratamento da crise.
O termo “Cluster Headache” foi primeiramente usado por Kunkle e col., em 1952, para destacar a forma típica de recorrência da dor. Em 1958, Friedman e Mikropoulos ampliaram o quadro clínico e legitimaram o termo “Cluster Headache”. Symonds (1956) contribuiu com uma narrativa mais minuciosa, porém não acrescentou novas informações. Em 1965, Heyck, a caracterizou como síndrome cefalálgica de Bing.
Descrições e Nominações da Cefaleia em Salvas ao Longo do Tempo:
- 1822 – Hutchinson – Neuralgia espasmódica
- 1840 – Romberg – quadro sugestivo sem denominação
- 1867 – Mollendorff – Enxaqueca Vermelha
- 1878 – Eulenburg – Hemicrania Angioparalítica
- 1910 – Sluder – Neuralgia Esfenopalatina ou Síndrome de Sluder
- 1913 – Bing – Eritroprosopalgia ou Síndrome de Bing
- 1925 – Vallery-Radot e Blamoutier – Síndrome de Vasodilatação Hemicefálica de Origem Simpática
- 1926 – Harris – Neuralgia Migranosa Periódica
- 1927 – Sluder – Enxaqueca Associada a Fenômenos Simpáticos
- 1928 – Glasser – Neuralgia Atípica
- 1930 – Charlin – Síndrome do Nervo Nasociliar
- 1932 – Vail – Neuralgia Vidiana.
- 1935 – Brickner e Railey – Faciocefalalgia Vegetativa ou Autônoma
- 1936 – Harris – Neuralgia Ciliar
- 1939 – Horton, Mclean e Craig – Eritromelalgia Cefálica
- 1947 – Gardner – Neuralgia Petrosa Superficial
- 1947 – Gardner,Stowell e Dutllinger – Neuralgia do grande nervo petroso superficial ou Petrosa Superficial
- 1952 – Horton, Mclean e Craig/Kunkle/Symonds – Cefaleia Histamínica, Cefaleia de Horton ou Síndrome de Horton
- 1958 – Friedman e Mikropoulos – “Cluster Headache”
- 1965 – Heyck – Síndrome cefalálgica de Bing
- 1979 – Raffaelli – Cefaleia em Salvas
Em 1969, Graham descreveu, pela primeira vez, as características faciais típicas associadas à CS, mencionando o aspecto “leonino” e a presença de telangectasias, sulcos faciais profundos e pele em “casca de laranja”, assemelhando-se à fácies de um alcoólatra.
Na literatura nacional, por muito tempo, essa forma clínica de dor de cabeça foi conhecida como “cefaleia histamínica” ou “cefaleia de Horton”.
O termo cefaleia “em salvas” se deve a Raffaelli (1979), logo se tornando a designação oficialmente aceita e recomendada pela SBCe.
A cefaleia em salvas ( CH ) é um distúrbio neurológico caracterizado por fortes dores de cabeça recorrentes em um lado da cabeça, geralmente ao redor do olho . [1] Frequentemente, ocorre lacrimejamento, congestão nasal ou inchaço ao redor do olho no lado afetado. [1] Esses sintomas geralmente duram de 15 minutos a 3 horas. [2] Os ataques geralmente ocorrem em grupos que normalmente duram semanas ou meses e, ocasionalmente, mais de um ano. [2]
A causa é desconhecida. [2] Os fatores de risco incluem uma história de exposição à fumaça do tabaco e uma história familiar da doença. [2] As exposições que podem desencadear ataques incluem álcool , nitroglicerina e histamina . [2] Eles são um distúrbio de cefaleia primário do tipo cefaléia autonômica trigeminal . [2] O diagnóstico é baseado nos sintomas. [2]
O manejo recomendado inclui mudanças no estilo de vida, como evitar possíveis gatilhos. [2] Os tratamentos para ataques agudos incluem oxigênio ou um triptano de ação rápida . [2] [4] As medidas recomendadas para diminuir a frequência dos ataques incluem injeções de esteróides , civamida ou verapamil . [4] [6] A estimulação nervosa ou cirurgia pode ocasionalmente ser usada se outras medidas não forem eficazes. [2]
A condição afeta cerca de 0,1% da população geral em algum momento de sua vida e 0,05% em qualquer ano. [5] A condição geralmente ocorre pela primeira vez entre 20 e 40 anos de idade. [2] Os homens são afetados cerca de quatro vezes mais frequentemente do que as mulheres. [5] Cefaleias em salvas são nomeadas de acordo com a ocorrência de grupos de ataques de cefaléia (clusters). [1] Eles também foram chamados de "dores de cabeça suicidas". [2]
Sinais e sintomas [ editar ]
As cefaleias em salvas são episódios recorrentes de graves ataques de cefaleia unilateral. [7] [8] A duração de um ataque CH típico varia de cerca de 15 a 180 minutos. [2] Cerca de 75% dos ataques não tratados duram menos de 60 minutos. [9] No entanto, as mulheres podem ter HC mais longa e grave. [10]
O início de um ataque é rápido e normalmente sem aura . Sensações preliminares de dor na área geral do ataque, chamadas de "sombras", podem sinalizar um HC iminente ou esses sintomas podem persistir após o término de um ataque ou entre os ataques. [11] Embora o CH seja estritamente unilateral, existem alguns casos documentados de "deslocamento lateral" entre os períodos do cluster, [12] ou, raramente, dores de cabeça bilaterais simultâneas (dentro do mesmo período do cluster). [13]
Dor [ editar ]
A dor ocorre apenas em um lado da cabeça, ao redor do olho, especialmente acima do olho, na têmpora. A dor é geralmente maior do que em outras condições de dor de cabeça, incluindo enxaquecas . A dor é geralmente descrita como queimação, pontada, perfuração ou aperto e pode estar localizada perto ou atrás do olho. [14] Como resultado da dor, aqueles com cefaleia em salvas podem ter pensamentos suicidas durante um ataque (dando o nome alternativo "cefaleia suicida" ou "cefaleia suicida"). [15] [16] É relatada como uma das condições mais dolorosas. [17]
Outros sintomas [ editar ]
Os sintomas típicos da cefaleia em salvas incluem ocorrência agrupada e recorrência (grupo) de ataque de cefaleia, dor orbital unilateral grave, dor supraorbital e / ou temporal. Se não for tratada, a frequência de ataque pode variar de um ataque a cada dois dias a oito ataques por dia. [2] [18] O ataque de dor de cabeça em salvas é acompanhado por pelo menos um dos seguintes sintomas autonômicos: pálpebra caída , constrição da pupila , vermelhidão da conjuntiva , lacrimejamento , coriza e, menos comumente, rubor facial , inchaço ou sudorese, geralmente aparecendo no mesmo lado da cabeça que a dor. [18]Semelhante à enxaqueca, pode ocorrer sensibilidade à luz ( fotofobia ) ou ruído ( fonofobia ) durante um HC. A náusea é um sintoma raro, embora tenha sido relatado. [7]
Pode ocorrer inquietação (por exemplo, estimulação ou balanço para frente e para trás). Os efeitos secundários podem incluir a incapacidade de organizar pensamentos e planos, exaustão física, confusão, agitação, agressividade, depressão e ansiedade. [15]
Pessoas com HC podem temer enfrentar outra dor de cabeça e ajustar suas atividades físicas ou sociais em torno de uma possível ocorrência futura. Da mesma forma, eles podem buscar ajuda para realizar o que de outra forma seriam tarefas normais. Eles podem hesitar em fazer planos devido à regularidade ou, inversamente, à imprevisibilidade do cronograma de dor. Esses fatores podem levar a generalizadas transtornos de ansiedade , transtorno do pânico , [15] sérios transtornos depressivos , [19] retirada social e isolamento. [20]
As cefaleias em salvas foram recentemente associadas à comorbidade da apneia obstrutiva do sono . [21]
Recorrência [ editar ]
As cefaleias em salvas podem ocasionalmente ser referidas como "cefaleias do despertador" devido à regularidade da sua recorrência. Os ataques de HC freqüentemente despertam os indivíduos do sono. Tanto os ataques individuais quanto o agrupamento de clusters podem ter uma regularidade metronômica; Os ataques costumam ocorrer em um horário preciso do dia, todas as manhãs ou noites. A recorrência do agrupamento de grupos de cefaléia pode ocorrer com mais frequência em torno dos solstícios ou mudanças sazonais, às vezes mostrando periodicidade circanual. Por outro lado, a frequência de ataque pode ser altamente imprevisível, não mostrando nenhuma periodicidade. Essas observações levaram os pesquisadores a especular um envolvimento ou disfunção do hipotálamo. O hipotálamo controla o "relógio biológico" e o ritmo circadiano do corpo . [22] [23]Na cefaleia em salvas episódica, os ataques ocorrem uma ou mais vezes ao dia, frequentemente à mesma hora todos os dias durante um período de várias semanas, seguido por um período sem cefaleia que dura semanas, meses ou anos. Aproximadamente 10-15% das cefaleias em salvas são crônicas , com cefaleias múltiplas ocorrendo todos os dias durante anos, às vezes sem qualquer remissão. [24]
De acordo com os critérios de diagnóstico da International Headache Society (IHS), as cefaleias em salvas que ocorrem em dois ou mais períodos em salvas, durando de 7 a 365 dias com uma remissão sem dor de um mês ou mais entre as crises de cefaleia podem ser classificadas como episódicas. Se os ataques de dor de cabeça ocorrerem por mais de um ano sem remissão sem dor por pelo menos um mês, a condição é classificada como crônica. [18] O CH crônico ocorre e recorre sem nenhum período de remissão entre os ciclos; pode haver variação nos ciclos, o que significa que a frequência e a gravidade dos ataques podem mudar sem previsibilidade por um período de tempo. A frequência, gravidade e duração dos ataques de dor de cabeça experimentados pelas pessoas durante esses ciclos variam entre os indivíduos e não demonstram remissão completa da forma episódica. A condição pode mudar de forma imprevisível de crônica para episódica e de episódica para crônica. [25]
Causas [ editar ]
| A tomografia por emissão de pósitrons (PET) mostra áreas do cérebro sendo ativadas durante a dor | ||
| A morfometria baseada em voxel (VBM) mostra diferenças estruturais da área do cérebro | ||
A causa da cefaleia em salvas é desconhecida. [26] As cefaleias em salvas foram historicamente descritas como cefaleias vasculares , com a crença de que a dor intensa era causada pela dilatação dos vasos sanguíneos que, por sua vez, criava pressão no nervo trigêmeo . A teoria vascular foi questionada [27] e outros mecanismos estão sendo considerados. [28] A terceira edição da Classificação interna dos transtornos de cefaléia classifica o HC como pertencente às cefaléias autonômicas do trigêmeo. [29]
Nervos [ editar ]
Acredita-se que dois nervos desempenhem um papel importante no HC: o nervo trigêmeo e o nervo facial . [30]
Genética [ editar ]
A cefaleia em salvas pode ocorrer em algumas famílias em um padrão de herança autossômica dominante . [31] [26] Pessoas com um parente de primeiro grau com a doença têm cerca de 14 a 48 vezes mais probabilidade de desenvolvê-la sozinhas, [1] e cerca de 8 a 10% das pessoas com HC têm uma história familiar positiva. [31] [32] Vários estudos encontraram um número maior de parentes afetados entre as mulheres. [32] Outros sugeriram que essas observações podem ser devido ao número menor de mulheres nesses estudos. [32] Possíveis fatores genéticos justificam pesquisas adicionais, as evidências atuais de herança genética são limitadas. [26]
Os genes que provavelmente desempenham um papel na doença são o receptor de hipocretina / orexina tipo 2 (HCRTR2), álcool desidrogenase 4 (ADH4), proteína G beta 3 (GNB3), receptor de polipeptídeo ativador de adenilato ciclase hipofisário tipo I (ADCYAP1R1) e genes de metaloendopeptidase de membrana (MME). [31]
Tabagismo [ editar ]
Cerca de 65% das pessoas com HC são, ou foram, fumantes de tabaco. [1] Parar de fumar não leva à melhora da condição e o HC também ocorre em pessoas que nunca fumaram (por exemplo, crianças); [1] é improvável que fumar seja uma causa. [1] Pessoas com HC podem ser predispostas a certos traços, incluindo tabagismo ou outros hábitos de vida. [33]
Hipotálamo [ editar ]
Uma revisão sugere que o núcleo supraquiasmático do hipotálamo , que é o principal relógio biológico do corpo humano, pode estar envolvido nas cefaleias em salvas, porque o HC ocorre com ritmicidade diurna e sazonal. [34]
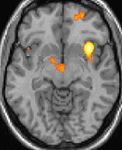
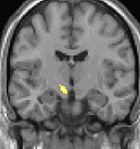
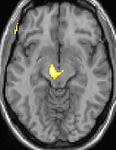
A tomografia por emissão de pósitrons (PET) indica as áreas do cérebro que são ativadas apenas durante o ataque, em comparação com os períodos sem dor. Essas imagens mostram áreas do cérebro que estão ativas durante a dor na cor amarela / laranja (chamada de "matriz da dor"). A área no centro (em todas as três visualizações) é ativada especificamente durante o CH apenas. A morfometria baseada em voxel (VBM) da linha inferior mostra diferenças estruturais do cérebro entre indivíduos com e sem HC; apenas uma parte do hipotálamo é diferente. [35]
Diagnóstico [ editar ]
A dor de cabeça em salvas pode ser diagnosticada como cefaleia secundária, em vez de cefaleia em salvas. [18]
Uma história oral detalhada auxilia os profissionais no diagnóstico diferencial correto, uma vez que não há testes confirmatórios para HC. Um diário de dor de cabeça pode ser útil para rastrear quando e onde ocorre a dor, sua intensidade e por quanto tempo a dor dura. Um registro das estratégias de enfrentamento usadas pode ajudar a distinguir entre os tipos de cefaléia; os dados sobre a frequência, gravidade e duração das crises de cefaleia são uma ferramenta necessária para o diagnóstico diferencial inicial e correto nas condições de cefaleia. [36]
O diagnóstico correto apresenta um desafio, pois o primeiro ataque de HC pode ocorrer quando a equipe não é treinada no diagnóstico de doenças crônicas raras ou complexas. [9] A equipe experiente do pronto-socorro às vezes é treinada para detectar tipos de cefaleia. [37] Embora os ataques de HC em si não representem uma ameaça direta à vida, eles estão associados a um risco aumentado de suicídio. [15] [38]
Os indivíduos com HC geralmente apresentam atraso no diagnóstico antes do diagnóstico correto. [39] As pessoas geralmente são diagnosticadas incorretamente devido a sintomas relatados de pescoço, dente, mandíbula e seios da face e podem suportar desnecessariamente muitos anos de encaminhamento a especialistas em ouvido, nariz e garganta (ENT) para investigação de seios da face; dentistas para avaliação dentária; quiropráticos e terapeutas manipulativos para tratamento; ou psiquiatras , psicólogos e outras disciplinas médicas antes que suas dores de cabeça sejam diagnosticadas corretamente. [40] O baixo reconhecimento do HC por profissionais de saúde se reflete em achados consistentes na Europa e nos Estados Unidosque o tempo médio de diagnóstico gira em torno de sete anos. [41]
Diferencial [ editar ]
A cefaleia em salvas pode ser diagnosticada erroneamente como enxaqueca ou sinusite . [41] Outros tipos de cefaleia às vezes são confundidos ou podem imitar a HC. Termos incorretos como "enxaqueca em salvas" confundem os tipos de cefaléia, confundem o diagnóstico diferencial e costumam ser a causa de atrasos diagnósticos desnecessários, [42] em última análise, atrasando o tratamento especializado apropriado.
As dores de cabeça que podem ser confundidas com CH incluem:
- A hemicrania paroxística crônica (HPC) é uma cefaleia unilateral, sem a predominância masculina geralmente observada na HC. A hemicrania paroxística também pode ser episódica, mas os episódios de dor observados na HPC são geralmente mais curtos do que aqueles observados nas cefaleias em salvas. CPH tipicamente responde "absolutamente" ao tratamento com o anti-inflamatório droga indometacina [18] onde, na maioria dos casos CH tipicamente não mostra nenhum positivo indometacina resposta, tornando "resposta Indometacina" uma importante ferramenta de diagnóstico para os profissionais especializados que procuram diagnóstico diferencial correcta entre as condições. [43] [44]
- Hemicrania continua [45]
- Cefaleia neuralgiforme unilateral de curta duração com injeção conjuntival e lacrimejamento (SUNCT) é uma síndrome de cefaleia pertencente ao grupo dos TACs. [18] [46]
- A neuralgia do trigêmeo é uma síndrome de cefaleia unilateral [40] ou cefaleia em "cacho". [47]
Prevenção [ editar ]
O tratamento da cefaleia em salvas é dividido em três categorias principais: abortiva, transitória e preventiva. [48] Tratamentos preventivos são usados para reduzir ou eliminar ataques de cefaleia em salvas; eles são geralmente usados em combinação com técnicas abortivas e de transição. [7]
Verapamil [ editar ]
A terapia preventiva de primeira linha recomendada é o verapamil , um bloqueador dos canais de cálcio . [2] [49] O verapamil era subutilizado anteriormente em pessoas com cefaleia em salvas. [7] A melhora pode ser observada em uma média de 1,7 semanas para HC episódica e 5 semanas para HC crônica quando o uso de uma dosagem varia entre 160 e 720 mg (média de 240 mg / dia). [50] Acredita-se que a terapia preventiva com verapamil funcione porque tem efeito no ritmo circadiano e nos CGRPs. Como a liberação de CGRP é controlada por canais de cálcio dependentes de voltagem. [50]
Os glicocorticóides [ editar ]
Há poucas evidências para apoiar um benefício de longo prazo dos glicocorticoides , [2] mas eles podem ser usados até que outros medicamentos façam efeito, pois parecem ser eficazes em três dias. [2] Eles geralmente são descontinuados após 8–10 dias de tratamento. [7]
Cirurgia [ editar ]
Os estimuladores nervosos podem ser uma opção no pequeno número de pessoas que não melhoram com os medicamentos. [51] [52] Dois procedimentos, estimulação cerebral profunda ou estimulação do nervo occipital , podem ser úteis; [2] a experiência inicial mostra um benefício em cerca de 60% dos casos. [53] Normalmente, leva semanas ou meses para que esse benefício apareça. [52] Um método não invasivo usando estimulação elétrica nervosa transcutânea (TENS) está sendo estudado. [52]
Vários procedimentos cirúrgicos, como rizotomia ou descompressão microvascular , também podem ser considerados, [52] mas as evidências para apoiá-los são limitadas e há casos de pessoas cujos sintomas pioram após esses procedimentos. [52]
Outro [ editar ]
Lítio , metisergida e topiramato são tratamentos alternativos recomendados, [49] [54] embora haja poucas evidências que apoiem o uso de topiramato ou metisergida. [2] [55] Isso também é verdadeiro para tianeptina , melatonina e ergotamina . [2] Valproato , sumatriptano e oxigênio não são recomendados como medidas preventivas. [2] As injeções de toxina botulínica mostraram sucesso limitado. [56] Evidência para baclofeno , toxina botulínica, e a capsaicina não é clara. [55]
Gestão [ editar ]
Existem dois tratamentos principais para o HC agudo: oxigênio e triptanos , [2] mas eles são subutilizados devido ao diagnóstico incorreto da síndrome. [7] Durante crises de cefaleia, deve-se evitar fatores desencadeantes como álcool , nitroglicerina e cochilos durante o dia. [9]
Oxygen [ editar ]
A oxigenoterapia pode ajudar a abortar os ataques, embora não evite episódios futuros. [2] Normalmente, é administrado por meio de uma máscara sem rebreather de 12 a 15 litros por minuto por 15 a 20 minutos. [2] Uma revisão descobriu que cerca de 70% dos pacientes melhoram em 15 minutos. [9] A evidência de eficácia de oxigênio a 100%, entretanto, é fraca. [9] [57] O oxigênio hiperbárico em pressões de ~ 2 vezes maiores do que a pressão atmosférica pode aliviar as dores de cabeça em salvas. [57]
Triptanos [ editar ]
O outro tratamento recomendado principalmente para ataques agudos é o sumatriptano subcutâneo ou intranasal . [49] Sumatriptano e zolmitriptano mostraram melhorar os sintomas durante um ataque, sendo o sumatriptano superior. [58] Devido ao efeito colateral vasoconstritor dos triptanos, eles podem ser contra-indicados em pessoas com cardiopatia isquêmica . [2] Os compostos vasoconstritores da cravagem podem ser úteis, [9] mas não foram bem estudados em ataques agudos. [58]
Opióides [ editar ]
O uso de opióides no manejo da HC não é recomendado [59] e pode piorar as síndromes da cefaleia. [60] [61] O uso de opioides em longo prazo está associado a síndromes de dependência, vício e abstinência bem conhecidas. [62] A prescrição de medicamentos opioides pode, adicionalmente, levar a mais atrasos no diagnóstico diferencial, subtratamento e má gestão. [59]
Outro [ editar ]
A lidocaína intranasal (pulverizada na narina ipsilateral) pode ser um tratamento eficaz em pacientes resistentes ao tratamento mais convencional. [10]
O octreotido administrado por via subcutânea demonstrou ser mais eficaz do que o placebo no tratamento de crises agudas. [63]
Epidemiologia [ editar ]
A cefaleia em salvas afeta cerca de 0,1% da população em geral em algum momento de sua vida. [5] Os homens são afetados cerca de quatro vezes mais frequentemente do que as mulheres. [5] A condição geralmente começa entre as idades de 20 e 50 anos, embora possa ocorrer em qualquer idade. [1] Cerca de um em cada cinco adultos relata o início de cefaleia em salvas entre 10 e 19 anos. [64]
História [ editar ]
A primeira descrição completa da cefaleia em salvas foi dada pelo neurologista de Londres Wilfred Harris em 1926, que chamou a doença de neuralgia de enxaqueca . [65] [66] [67] Descrições de CH datam de 1745 e provavelmente antes. [68]
A condição foi originalmente chamada de cefaléia de Horton em homenagem a Bayard Taylor Horton , um neurologista norte-americano que postulou a primeira teoria sobre sua patogênese. Seu artigo original descreve a severidade das dores de cabeça como sendo capaz de levar homens normais e forçá-los a tentar ou completar o suicídio; seu artigo de 1939 disse:
A CH foi alternadamente chamada de eritrossopalgia do Bing, neuralgia ciliar, eritromelalgia da cabeça, cefaleia de Horton, cefalgia histamínica, neuralgia petrosal, neuralgia esfenopalatina, neuralgia vidiana, neuralgia de Sluder, síndrome de Sluder e angioparalgia hemicrania. [70]
Sociedade e cultura [ editar ]
Robert Shapiro, um professor de neurologia, diz que embora as cefaléias em salvas sejam tão comuns quanto a esclerose múltipla com um nível de deficiência semelhante, em 2013, o Instituto Nacional de Saúde dos Estados Unidos gastou US $ 1,872 bilhão em pesquisas sobre esclerose múltipla em uma década, mas menos de US $ 2 milhões em pesquisas de CH em 25 anos. [71]
Em julho de 2015, não havia medicamentos aprovados para a prevenção da cefaleia em salvas nos Estados Unidos. [72]
Instruções de pesquisa [ editar ]
Fremanezumab , um anticorpo monoclonal humanizado dirigido contra os peptídeos alfa e beta relacionados ao gene da calcitonina , está em fase 3 de ensaios clínicos para CH. [73] [74]
Referências [ editar ]
- ^ a b c d e f g h i Nesbitt, AD; Goadsby, PJ (2012). "Cefaléia em salvas". BMJ. 344: e2407. doi:10.1136 / bmj.e2407. PMID 22496300. S2CID 5479248.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af agWeaver-Agostoni, J (2013). "Cefaléia em salvas". Médico de Família Americano. 88(2): 122–8. PMID23939643.
- ^ Rizzoli, P; Mullally, WJ (20 de setembro de 2017). "Dor de cabeça" . The American Journal of Medicine . 131 (1): 17–24. doi : 10.1016 / j.amjmed.2017.09.005 . PMID 28939471.
- ^ a b c d Robbins, Matthew S .; Starling, Amaal J .; Pringsheim, Tamara M .; Becker, Werner J .; Schwedt, Todd J. (2016). "Tratamento da Cefaléia em Cluster: As Diretrizes Baseadas em Evidências da American Headache Society". Dor de cabeça. 56(7): 1093–106. doi: 10.1111 / head.12866 . PMID27432623.
- ^ a b c d e Fischera, M; Marziniak, M; Gralow, eu; Evers, S (2008). "A incidência e prevalência de cefaléia em cluster: uma meta-análise de estudos de base populacional". Cefaléia. 28(6): 614–8. doi:10.1111 / j.1468-2982.2008.01592.x. PMID18422717. S2CID2471915.
- ^ Gália, C; Diener, H; Müller, OM (2011). "Cluster Headache Clinical Features and Therapeutic Options" . Deutsches Ärzteblatt International . 108 (33): 543–549. doi : 10.3238 / arztebl.2011.0543 . PMC 3167933 . PMID 21912573.
- ^ a b c d e f Beck E, Sieber WJ, Trejo R (fevereiro de 2005). "Gestão da cefaleia em salvas". American Family Physician(Revisão). 71(4): 717–24. PMID15742909. Arquivadodo original em 13 de novembro de 2015.
- ^ Capobianco, David; Dodick, David (2006). "Diagnóstico e tratamento da cefaléia em salvas". Seminários em Neurologia . 26 (2): 242–59. doi : 10.1055 / s-2006-939925 . PMID 16628535 .
- ^ a b c d e f Friedman, Benjamin Wolkin; Grosberg, Brian Mitchell (2009). "Diagnóstico e Gestão das Cefaleias Primárias no Ambiente de Emergência". Clínicas de Medicina de Emergência da América do Norte. 27(1): 71-87, viii. doi:10.1016 / j.emc.2008.09.005. PMC 2676687 . PMID19218020.
- ^ a b Vollesen AL, Benemei S, Cortese F, Labastida-Ramírez A, Marchese F, Pellesi L, Romoli M, Ashina M, Lampl C, Escola de Estudos Avançados da Federação Europeia de Cefaleias (EHF-SAS) (2018). “Enxaqueca e cefaleia em salvas - o elo comum”. The Journal of Headache and Pain . 19(1): 89.doi:10.1186 / s10194-018-0909-4 . PMC 6755613 . PMID30242519.
- ^ Marmura, Michael J; Pello, Scott J; Young, William B (2010). "Dor interictal na cefaléia em salvas". Cefaléia . 30 (12): 1531–4. doi : 10.1177 / 0333102410372423 . PMID 20974600 . S2CID 153838 .
- ^ Meyer, Eva Laudon; Laurell, Katarina; Artto, Ville; Bendtsen, Lars; Linde, Mattias; Kallela, Mikko; Tronvik, Erling; Zwart, John-Anker; Jensen, Rikke M .; Hagen, Knut (2009). "Lateralização na cefaléia em salvas: Um estudo multicêntrico nórdico" . The Journal of Headache and Pain . 10 (4): 259–63. doi : 10.1007 / s10194-009-0129-z . PMC 3451747 . PMID 19495933.
- ^ Bahra, A; Maio, A; Goadsby, PJ (2002). "Cefaléia em salvas: Um estudo clínico prospectivo com implicações diagnósticas". Neurology . 58 (3): 354–61. doi : 10.1212 / wnl.58.3.354 . PMID 11839832 . S2CID 46463344 .
- ^ Noshir Mehta; George E. Maloney; Dhirendra S. Bana; Steven J. Scrivani (20 de setembro de 2011). Ciência, avaliação e gerenciamento da dor de cabeça, rosto e pescoço: uma abordagem interdisciplinar . John Wiley & Sons. pp. 199–. ISBN 978-1-118-20995-0. Arquivado do original em 14 de fevereiro de 2017.
- ^ a b c d Robbins, Matthew S. (2013). "The Psychiatric Comorbidities of Cluster Headache". Relatórios atuais de dor e dor de cabeça. 17(2): 313.doi:10.1007 / s11916-012-0313-8. PMID23296640. S2CID35296409.
- ^ The 5-Minute Sports Medicine Consult (2 ed.). Lippincott Williams & Wilkins. 2012. p. 87. ISBN 9781451148121. Arquivado do original em 10 de setembro de 2017.
- ^ Matharu, Manjit S; Goadsby, Peter J (2014). "Cefaléia em salvas: Foco em terapias emergentes". Revisão especializada de Neurotherapeutics . 4 (5): 895–907. doi : 10.1586 / 14737175.4.5.895 . PMID 15853515 . S2CID 43918900.
- ^ a b c d e f "Classificação IHS ICHD-II 3.1 Cefaléia em salvas". The International Headache Society. Arquivado dooriginalem 3 de novembro de 2013. Retirado em 3 de janeiro de 2014.
- ^ Liang, Jen-Feng; Chen, Yung-Tai; Fuh, Jong-Ling; Li, Szu-Yuan; Liu, Chia-Jen; Chen, Tzeng-Ji; Tang, Chao-Hsiun; Wang, Shuu-Jiun (2012). “A cefaleia em salvas está associada a um risco aumentado de depressão: um estudo de coorte nacional de base populacional”. Cefaléia . 33 (3): 182–9. doi : 10.1177 / 0333102412469738 . PMID 23212294 . S2CID 23184973.
- ^ Jensen, RM; Lyngberg, A; Jensen, RH (2016). "Burden of Cluster Headache". Cefaléia . 27 (6): 535–41. doi : 10.1111 / j.1468-2982.2007.01330.x . PMID 17459083 . S2CID 38485245 .
- ^ Tabaee D., Payam; Rizzoli, P; Pecis, M (2020). "Shunt da direita para a esquerda e apnéia obstrutiva do sono na cefaléia em salvas" . Neurology & Neurosc . 1 (1): 1–3.
- ^ Pringsheim, Tamara (2014). "Cluster Headache: Evidence for a Disorder of Circadian Rhythm and Hypothalamic Function" . The Canadian Journal of Neurological Sciences . 29 (1): 33–40. doi : 10.1017 / S0317167100001694 . PMID 11858532.
- ^ Dodick, David W .; Eross, Eric J .; Parish, James M. (2003). "Relação clínica, anatômica e fisiológica entre sono e dor de cabeça". Dor de cabeça: The Journal of Head and Face Pain . 43 (3): 282–92. doi : 10.1046 / j.1526-4610.2003.03055.x . PMID 12603650 . S2CID 6029272 .
- ^ "Cluster headaches: Pattern of attack" . NHS . Gov.UK. 22 de maio de 2017 . Página visitada em 13 de dezembro de 2018.
- ^ Torelli, Paola; Manzoni, Gian Camillo (2002). "O que prediz a evolução de cefaléia em salvas episódica para crônica?". Relatórios atuais de dor e dor de cabeça . 6 (1): 65–70. doi : 10.1007 / s11916-002-0026-5 . PMID 11749880 . S2CID 37173661 .
- ^ a b c Pinessi, L .; Rainero, I .; Rivoiro, C .; Rubino, E .; Gallone, S. (2005). "Genética da dor de cabeça em salvas: uma atualização". The Journal of Headache and Pain . 6(4): 234–6. doi:10.1007 / s10194-005-0194-x. PMC 3452030 . PMID16362673.
Fundo
A cefaleia em salvas (CH), também conhecida como cefaleia histamínica, é um distúrbio de cefaleia neurovascular primária, cuja fisiopatologia e etiologia não são bem compreendidas. [ 1 ] Como o nome sugere, o HC envolve um agrupamento de dores de cabeça, geralmente por um período de várias semanas. De acordo com os critérios diagnósticos desenvolvidos pela International Headache Society (IHS), o HC tem as seguintes características: [ 2 , 3 ]
O paciente experimenta ataques de dor severa ou muito severa estritamente unilateral (dor orbital, supraorbital ou temporal) que duram 15-180 minutos e ocorrem uma vez em dias alternados a 8 vezes ao dia
Os ataques estão associados a 1 ou mais dos seguintes (todos ipsilaterais): injeção conjuntival, lacrimejamento, congestão nasal, rinorréia, sudorese facial e frontal, miose, ptose ou edema palpebral
CH pode ser classificado de forma útil em 2 formas principais, como segue:
CH episódico, em que pelo menos 2 fases de cluster com duração de 7 dias a 1 ano são separadas por um intervalo livre de cluster de 1 mês ou mais
CH crônico, em que os clusters ocorrem mais de uma vez por ano sem remissão ou o intervalo livre de cluster é menor que 1 mês

Fisiopatologia
A fisiopatologia subjacente da HC não é completamente compreendida. [ 4 , 5 ] A periodicidade dos ataques sugere o envolvimento de um relógio biológico dentro do hipotálamo (que controla os ritmos circadianos), com desinibição central das vias nociceptivas e autonômicas - especificamente, as vias nociceptivas do trigêmeo. A tomografia por emissão de pósitrons (PET) e a morfometria baseada em voxel identificaram a substância cinzenta hipotalâmica posterior como a área-chave para o defeito básico no HC. [ 1 ] Veja as imagens abaixo.
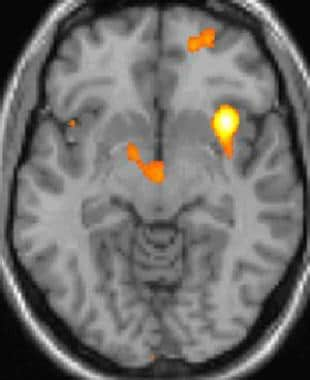 Cefaléia em salvas: a imagem funcional mostra a ativação de áreas específicas do cérebro durante a dor. Cortesia da Wikipedia Commons.
Cefaléia em salvas: a imagem funcional mostra a ativação de áreas específicas do cérebro durante a dor. Cortesia da Wikipedia Commons.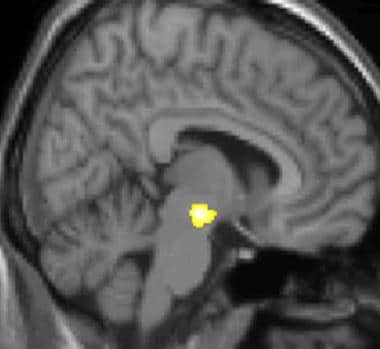 Cefaléia em salvas (CH): a imagem estrutural da morfometria baseada em voxel (VBM) mostra a área específica do cérebro de pacientes com CH (hipotálamo) sendo diferente dos cérebros de pacientes sem CH. Cortesia da Wikipedia Commons.
Cefaléia em salvas (CH): a imagem estrutural da morfometria baseada em voxel (VBM) mostra a área específica do cérebro de pacientes com CH (hipotálamo) sendo diferente dos cérebros de pacientes sem CH. Cortesia da Wikipedia Commons.Foram observados padrões alterados de habituação e mudanças no circuito neuronal trigeminal-facial secundária à sensibilização central, além da disfunção das vias serotonérgicas dos núcleos hipotalâmicos da rafe (embora esta última não seja tão marcante como na enxaqueca). A disfunção hipotalâmica funcional foi confirmada por metabolismo anormal baseado no marcador neuronal N-acetilaspartato em espectroscopia de ressonância magnética. [ 6 ]
Os neurônios da substância P carregam impulsos sensoriais e motores nas divisões maxilar e oftálmica do nervo trigêmeo. Estes se conectam com o gânglio esfenopalatino e o plexo simpático perivascular da carótida interna. A somatostatina inibe a substância P e reduz a duração e a intensidade da CH.
A dilatação vascular pode desempenhar um papel na patogênese da HC, mas os estudos de fluxo sanguíneo são inconsistentes. O fluxo sanguíneo extracraniano (hipertermia e aumento do fluxo sanguíneo na artéria temporal) aumenta, mas apenas após o início da dor. A alteração vascular é considerada secundária à descarga neuronal primária.
Embora a evidência que apóia o papel causal da histamina seja inconsistente, as cefaléias em salvas podem ser precipitadas com pequenas quantidades de histamina. Os anti-histamínicos não abortam as cefaleias em salvas. Números aumentados de mastócitos foram encontrados na pele de áreas doloridas de alguns pacientes, mas esse achado é inconsistente.

Etiologia
A causa exata da CH é desconhecida. O transtorno é esporádico, embora tenham sido relatados casos raros de padrão autossômico dominante em uma única família.
Vários fatores demonstraram provocar ataques de HC. A injeção subcutânea de histamina provoca ataques em 69% dos pacientes. Estresse, alérgenos, mudanças sazonais ou nitroglicerina podem desencadear ataques em alguns pacientes. O álcool induz ataques durante um cluster, mas não durante a remissão. Cerca de 80% dos pacientes com HC são fumantes inveterados e 50% têm histórico de uso intenso de etanol.
Os fatores de risco para CH incluem o seguinte:
Sexo masculino
Idade acima de 30 anos
Pequenas quantidades de vasodilatadores (por exemplo, álcool)
Traumatismo cranioencefálico anterior ou cirurgia (ocasionalmente)

Epidemiologia
A prevalência exata de CH nos Estados Unidos é desconhecida; Kudrow estimou que era de 0,4% nos homens e 0,08% nas mulheres. [ 7 ] Em comparação com a enxaqueca clássica, a HC é relativamente incomum, com uma incidência equivalente a apenas 2 a 9% da enxaqueca. A prevalência em homens é de 0,4-1%. Em um extenso estudo com 100.000 habitantes da república de San Marino, a prevalência foi de 0,07%. A incidência de HC no Reino Unido é equivalente à da esclerose múltipla.
Dados demográficos relacionados a idade, sexo e raça
O HC geralmente começa na meia-idade (por exemplo, na casa dos 30 anos); no entanto, foi relatado em pacientes tão jovens quanto 1 ano e até 79 anos.
CH é mais comum em homens do que mulheres; a proporção homem-mulher era de 6: 1 na década de 1960, mas agora está mais perto de 2: 1. As apresentações femininas podem ser diferentes das masculinas, de acordo com dados do United States Cluster Headache Survey. [ 8 ] Por exemplo, as mulheres tendem a desenvolver HC mais cedo e também têm maior probabilidade de apresentar um segundo pico de incidência de HC após os 50 anos.
As diferenças raciais e étnicas não foram bem estudadas, mas o HC pode ser um pouco mais prevalente em afro-americanos e subdiagnosticado em mulheres negras.

Prognóstico
Geralmente, CH é um problema para toda a vida. Os resultados potenciais incluem o seguinte:
Ataques recorrentes
Remissões prolongadas
Possibilidade de transformação de um cluster episódico em um cluster crônico e vice-versa
Cerca de 80% dos pacientes com HC episódica mantêm a forma episódica do transtorno. Em 4-13%, a HC episódica eventualmente se transforma em HC crônica. As formas intermediárias (mistas) também podem se desenvolver. Remissões espontâneas e prolongadas ocorrem em até 12% dos pacientes, particularmente naqueles com HC episódica. O HC crônico é mais implacável e pode persistir nessa forma em até 55% dos casos. Com menos frequência, a HC crônica pode apresentar remissão para a forma episódica.
Nenhuma mortalidade relatada está diretamente associada ao HC. No entanto, os pacientes com HC apresentam risco aumentado de autolesão durante ataques, tentativas de suicídio , uso de álcool (e outras formas de abuso de substâncias), tabagismo e úlcera péptica . Suicídios foram relatados em casos em que os ataques são frequentes e graves. A intensidade dos ataques costuma levar os pacientes com HC a perder tempo em atividades como trabalho ou escola. Os medicamentos usados podem ter efeitos colaterais, incluindo o desmascaramento da doença arterial coronariana.
A intervenção farmacológica pode desempenhar um papel na transformação do HC crônico na forma episódica; caso contrário, não influencia o resultado. O início tardio do transtorno, o sexo masculino e a HC episódica anterior predizem um curso menos favorável.

Educação paciente
Os pacientes devem ser educados quanto à necessidade de evitar precipitantes conhecidos de HC. Além disso, eles devem ser instruídos a evitar grandes altitudes.
Para obter recursos de educação do paciente, consulte o Centro de Dor de cabeça , bem como causas e tratamentos da enxaqueca e dores de cabeça relacionada , Cluster Headache , Alternativa e Complementar Abordagens para a enxaqueca e dores de cabeça Cluster , Cluster Headache FAQs , e Entendimento enxaqueca e cefaleia em salvas Medicamentos .


Nenhum comentário:
Postar um comentário